Dermatophytosis er en af de almindelige hudinfektioner. Denne gruppe inkluderer infektioner forårsaget af dermatofytter, dvs. ufuldkomne svampe. På grund af forekomsten af risikofaktorer stiger antallet af sager konstant. Hvad er typerne og symptomerne på dermaphytosis? Hvordan behandles sådanne infektioner effektivt?
Dermatophytosis påvirker oftest hovedbund, fødder, glat hud og negle. Det anslås, at antallet af dermatophytoser i de senere år er steget, hvilket er påvirket af mange faktorer, herunder tilstande forbundet med nedsat immunitet: AIDS, immunsuppression ved anvendelse af gicokortikosteroider, cytostatika eller immunsuppressiva.
Ikke-immunologiske faktorer, fx diabetes, fedme og hypothyroidisme spiller også en vigtig rolle. At være på offentlige steder, høje temperaturer og fugtighed bidrager også til udviklingen af dermatophytose.
Dermatophytosis i hovedbunden
Hudbundsdermatophytose er en svampeinfektion, der hovedsagelig rammer børn, men er sjælden hos voksne. I mycosis kan vi skelne mellem overfladisk form, hovedsagelig forårsaget af antropofile dermatofytter (deres naturlige reservoir er mennesket) og den dybe form i tilfælde af infektion med zoofile dermatofytter. Voksformen kan vedblive efter puberteten og er inficeret selv hos voksne. Dette sker ved brug af almindelige hverdagsgenstande eller gennem direkte kontakt.
Overfladisk dermatophytose forårsaget af antropofile svampe er kendetegnet ved tre former:
- lille spore mycosis
Der er eksfolierende foci, let betændelse, hår kan gå i stykker, normalt et par millimeter over hudoverfladen. Hvis de ikke behandles, forsvinder ændringer normalt alene under puberteten.
- klipning af mycosis
Der er eksfolierende foci med en let betændelse. Håret er brudt ujævnt, og der vises sorte pletter, hvilket giver indtryk af trimmet hår.
- voksmykose
En type dermatophytose, hvor udbruddet er karakteriseret ved ørevoksskiver med gule skorper, som er en svampekoloni. Efter fjernelse er der ardannelse og alopeci.
Det mest almindelige patogen, der forårsager dermatophytose i hovedbunden, er Microsporum audouinii og oftere og oftere - Trichophyton endotrix.
Ved behandling af dermatophytosis i hovedbunden anbefales det at klippe håret for at forkorte helingsperioden. På grund af dermatofytosers høje infektivitet bør børn, der er inficeret med antropofile dermatofytter, forblive hjemme i ca. en uge, mens patienter efter infektion med en zoofil dermatofyt (forårsager f.eks. En inflammatorisk variation) efter introduktion af behandlingen kan kontakte andre.
Behandlingen inkluderer stoffer som Terbinafin i følgende doser - 62,5 mg / 24 timer hos børn op til 20 kg kropsvægt,
125 mg / 24 timer hos børn 20-40 kg lgv, 250 mg / 24 t hos børn over 40 kg lgv og voksne. Behandlingen skal fortsættes i mindst 4 uger (Trichophyton) eller forlænget til 8-10 uger i tilfælde af Microsporum. Lokal behandling er hjælp og supplerende. Løsninger, geler og shampooer er tilgængelige.
Foddermatophytose
Foddermatophytose manifesteres af ændringer i fodsålerne, i mellemrummet mellem tæerne og på føddernes laterale overflader. Disse er erythematøs eksfolierende foci med vesikler, der er ekssudative symptomer.
Oftest er svampe af slægten ansvarlige for foddermatophytose T. rubrum, T.mentagrophytes var. Interdigitale. Disse kan forekomme hos atleter, deraf navnet "atletens fod". Dette skyldes hyppig træning, hvor fødderne befinder sig i et miljø med høj temperatur og fugtighed. Infektionen forekommer i svømmehaller gennem sko, især gummisokker.
Der er 3 typer foddermatophytose:
- interdigital dermatophytose
Det påvirker hovedsageligt det 3. og 4. interdigitale rum, foci brændes med maceration (skade) af epidermis.
- sved dermatophytosis
Der er mange vesikler, der kan dannes ekssudative foci.
- eksfolierende dermatophytose
Du kan se hyperkarotiske foci, mange revner; overdreven eksfolierende læsioner kan spredes til fødderne på sidefladerne, så kaldes denne form moccasin mycosis. Denne form for dermatophytose kan ledsages af onychomycosis.
Forløbet er normalt mange år med forværringer af sygdommen. Mykologisk undersøgelse bestemmer diagnosen mykose.
Ved diagnosticering af hånddermatophytose skal man være opmærksom på atletens fod. Der er et syndrom med "den ene hånd og begge fødder", hvor mykose på den dominerende hånd er resultatet af infektion fra fødderne.
Behandlingen kan være lokal:
- imidazolderivater anbefales det normalt at bruge to gange dagligt i 4 uger
- terbinafin - to gange dagligt i 2 uger. Terbinafin har antiinflammatorisk aktivitet for at opnå en antiinflammatorisk virkning ved behandling med imidazolderivater, bør de kombineres med glukokortikosteroider, mildt virkende
eller generelt:
- terbinafin - 250 mg / 24 timer i 2 uger
- intraconazol - 100 mg / 24 timer i 2 uger eller 400 mg / 24 timer (200 mg to gange dagligt) i 1 uge
I tilfælde af behandling af alvorlige læsioner anbefales det at forlænge behandlingen.
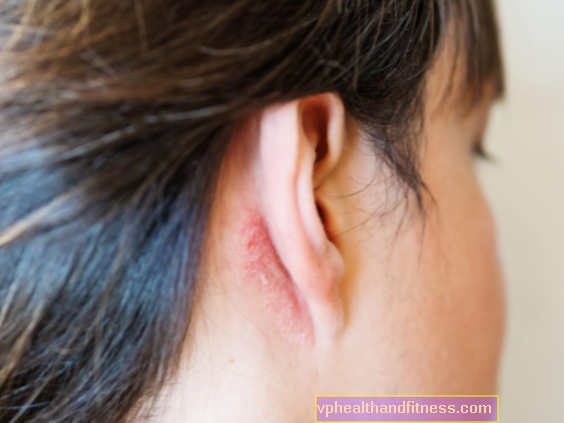
Glat huddermatophytose
I denne dermatophytose er forandringerne erythematøs eksfolierende med tilstedeværelsen af vesikler og pustler, hovedsageligt i periferien. De er kendetegnet ved en relativt hurtig kurs og forsvinden uden ardannelse.
Glat huddermatophytose kan være forårsaget af dermatofytter fra mennesker og dyr. Voksne og børn er syge. Ændringer forårsaget af zoofile dermatofytter kan dækkes med vesikler og pustler over hele overfladen, mens humane svampe forårsager mindre inflammatoriske former. Placeringen er uspecifik, men forekommer oftest på den bare hud i hænder, ansigt eller hals. Sygdommens udbrud er pludselig, akut eller subakut. Patienten kan være kløe, og i nogle tilfælde er det signifikant og besværligt.
Der anvendes hovedsageligt eksterne præparater, kun almindelig behandling i langvarige og omfattende læsioner. Terapeutiske behandlingsformer som for atletfod, men der er ikke behov for en yderligere forlængelse af intrakonazolbrug.
Negle dermatophytosis
Symptomerne inkluderer fortykkelse af neglene, furer, hyperkeratose, misfarvning og sprødhed.
Negle dermatophytosis er forårsaget af forskellige typer negleklippere. Risikoen for at udvikle sygdommen øges hos mennesker med nedsat immunitet og hormonelle problemer.
Langt størstedelen kræver generel behandling:
- terbinafin - 250 mg / 24 timer i 6 uger i onychomycosis i hænderne og 12 uger i tilfælde af fødder, det tolereres godt, viser lidt interaktion med andre lægemidler, der kan være forbigående smagsforstyrrelser
- intraconazol - et alternativ til kontinuerlig terbinafinbehandling er den såkaldte pulsbehandling 400 mg / 24 timer (2x 200 mg) i en uge (1 uge = 1 puls)
Impulser er adskilt af en 3-ugers pause. To impulser er nødvendige for onychomycosis, tre impulser for fødder.
Stoffet tolereres godt, men viser mange interaktioner med andre lægemidler.
Lokal behandling anbefales også:
- neglelak - amorolfin og ciclopirox
5% amorolfin - en gang om ugen i 5-12 måneder
8% ciclopirox - dagligt i 5-12 måneder
- bifonazol med 40% urinstof
normalt til behandling af enkelt berørte negleplader.
I tilfælde af avanceret dermatophytosis kan en kombinationsbehandling - amorolfinlakbehandling i kombination med orale svampedræbende lægemidler - terbinafin og itraconazol vise sig effektiv. Behandlingen anbefales i tilfælde af svær mykose, der påvirker neglematrixen.
Ved behandling af onychomycosis er det meget vigtigt at desinficere sko og sokker (efter behandling) På grund af at mykologiske tests ikke altid er negative, skal emner desinficeres igen tre uger efter afslutning af behandlingen.
Generelle principper for behandling af dermatophytose
Indikationer til generel behandling:
- overfladisk multifokal svamp af den hårede hud
- omfattende ændringer på glat hud, uanset hvilken type svamp der forårsager det
- langvarig hyperkeratotisk mykose af fødder og hænder
- onychomycosis, der i det mindste påvirker nogle af fingrene
Indikationer kun til lokal behandling:
- enkeltudbrud af zoonotisk mykose uanset placering og overfladisk glat hudmykose
- atletens fod, hovedsagelig forskydning og sveden, kræver langvarig behandling og brug af svampedræbende pulver
Diagnosticering af dermatophytoser bør ikke kun baseres på kliniske symptomer, men også på mykologiske undersøgelser, herunder direkte mikroskopisk undersøgelse og avl.
På grund af indførelsen af generel og lokal behandling kræver onychomycosis ikke kirurgisk fjernelse af neglepladerne.
Bibliografi:
- S. Jabłońska, S. Majewski, Hudsygdomme og seksuelt overførte sygdomme, PZWL Medical Publishing
- A. Zalewska- Janowska, H. Błaszczyk, Hudsygdomme, Forebyggelse af en huslæge, PZWL Medical Publishing House