Barret's spiserør (EB) er kendetegnet ved tilstedeværelsen af tarmmetaplasia i slimhinden i den sidste del af spiserøret. Barret's spiserør betragtes som en premalignant læsion af øsofageal adenocarcinom og med en stærk forbindelse med svær gastroøsofageal reflux (GERD).
Er det en hyppig patologi?
Det har en udbredelse på 0, 9-4, 5% i den generelle befolkning og 10-15% i befolkningen med GERD. Det er mere almindeligt hos mænd (dobbelt), kaukasisk og middelaldrende.Risikofaktorer
Tobaks- og alkoholbrug er uafhængige risikofaktorer. Fedme ser ikke ud til at være en risikofaktor. Folk, der har haft tilbagesvaling eller GERD i lang tid, er mere tilbøjelige til at have denne tilstand.symptomer
Barretts spiserør forårsager ikke symptomer. Den sure tilbagesvaling, der forårsager dette syndrom, forårsager ofte symptomer på gastrisk surhedsgrad. Mange af de patienter, der har denne tilstand, viser imidlertid ikke symptomer.Det kan være langt eller kort
Vi taler om Barretts spiserør længe, når læsionen er større end 3 cm. Det er forbundet med en højere forekomst af dysplasi (15-24%). Short Barretts spiserør er en, der er mindre end 3 cm og har en lavere forekomst af dysplasi (6-8%).Definitiv diagnose gennem en fordøjelsesendoskopi
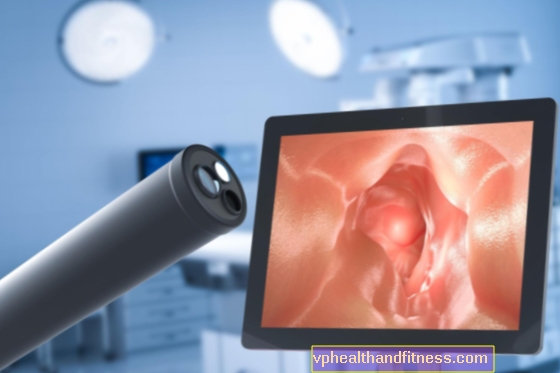
Størstedelen af patienter diagnosticeres, når de undersøges for symptomer på kronisk gastroøsofageal reflux eller GERD, omkring 55 år. Dens tidlige diagnose er vigtig, da den kan udvikle sig til spiserørskræft. Der kan være gastroøsofageal reflux og ingen Barrett.Den test, der definitivt diagnosticerer denne sygdom, er fordøjelsesendoskopi med prøveudtagning (biopsi), som derefter analyseres under et mikroskop. Denne test udføres gennem et endoskop, som er et langstrakt rør med et videokamera i slutningen, der indsættes gennem munden og giver dig mulighed for at se inde i det øvre fordøjelsessystem (spiserør, mave og den første del af tyndtarmen ). Derudover tillader det at tage biopsier for at få prøver, som derefter analyseres under et mikroskop for at kontrollere for metaplasi eller ej.
Når patologen i mikroskopet observerer udskiftningen af det normale pladepitel i spiserøret med et tarmcylindrisk epitel, bekræftes eksistensen af Barretts spiserør. Derudover giver denne test dig mulighed for direkte at visualisere mulige komplikationer af Barretts spiserør såsom mavesår, blødning eller indsnævring af spiserøret.
behandling
Behandling af Barretts spiserør uden dysplasi eller med lav grad af dysplasi
Det er det samme som for gastroøsofageal reflukssygdom (GERD): det vil sige, målet er hæmning af syresekretion. Dette skal gøres på en potent måde, da Barretts spiserør betragtes som en alvorlig form for GERD. For at gøre dette gives en protonpumpehæmmer (såsom omeprazol) ved dobbelt så høj dosis som den konventionelle.Derudover er det nødvendigt at vedtage generelle forholdsregler, så måltider er hyppige og ikke meget rigelige, undgår overskydende fedt, alkohol, kaffe, chokolade, tobak og medicin, der lemper nedre spiserør i spiserøret. Lig ikke ned, så snart du spiser og hæver hovedet på sengen. Det er vigtigt at understrege, at medicinsk behandling ikke eliminerer Barrett eller eksisterende dysplasi, men kun reducerer risikoen for kræft lidt.
Behandling af Barretts spiserør med bekræftet dysplasi af høj kvalitet
Den anbefalede behandling er kirurgi med en kirurgisk resektion af spiserøret. Faktisk viser op til 50% af stykkerne opnået efter fjernelse af spiserøret hos patienter med høj grad af dysplasi eksistensen af en kræft.En anden tilgængelig behandling er ablation ved argon-plasmakoagulation (endoskopisk koagulationsprocedure, der sigter mod at skade det metaplastiske epitel til fjernelse), hvilket opnår forsvinden af den unormale slimhinde i en høj procentdel af tilfælde; det er dog almindeligt for tilbagefald af sygdommen hos patienter, i hvilke den oprindelige forsvinden af Barretts spiserør var opnået, med en høj procentdel af metaplasia placeret under det pladende epitel og derfor behovet for postovervågning Derfor kan dens anvendelse ikke anbefales i normal praksis, og dens indikationer skal individualiseres.
Fotodynamisk terapi (PDT) involverer brugen af en speciel laserenhed, kaldet en esophageal ballon, sammen med et medicin kaldet Photofrin.
Andre procedurer bruger forskellige typer høj energi til at ødelægge precancerøst væv.
De kontroller, der skal udføres
De vil afhænge af eksistensen af dysplasi og dens grad, hvis der er en.Når der ikke er nogen dysplasi, anbefales det at udføre en kontrolendoskopi hvert 2-4 år hos mænd og hver 4-6 hos kvinder. Når der er dysplasi i lav kvalitet, anbefales det at udføre en kontrolendoskopi hver 6-12 måned. I tilfælde af høj grad af dysplasi er bekræftelse og beslutningstagning om den behandling, der skal følges, nødvendig. I dette tilfælde skal endoskopien gentages med gennemgang af biopsierne af to forskellige patologer (patologen er den læge, der har ansvaret for at se prøverne under et mikroskop). I tilfælde af vedvarende dysplasi i høj kvalitet, hvis patienten ikke er en kandidat til operation, udføres endoskopisk ablativ terapi; hvis det er tilfældet, overvejes en esophageal fjernelse (esophagectomy).

-czyli-pograniczne-zaburzenie-osobowoci.jpg)